Opioides y IMAO: Interacciones Peligrosas y Cómo Evitarlas
 dic, 25 2025
dic, 25 2025
Verificador de Seguridad de Opioides con IMAO
Esta herramienta verifica si es seguro combinar opioides con inhibidores de la monoaminooxidasa (IMAO). Los IMAO incluyen medicamentos como fenelzina (Nardil), tranilcipromina (Parnate) o isocarboxazida (Marplan). La combinación peligrosa puede provocar el síndrome serotonínico, que puede ser mortal.
Selecciona los medicamentos y haz clic en "Verificar Seguridad" para ver los resultados.
Opioides y inhibidores de la monoaminooxidasa (IMAO) no deben mezclarse. Esta combinación puede matar. No es una advertencia teórica. No es un riesgo remoto. Es un peligro documentado desde 1964, con decenas de muertes confirmadas, y sigue ocurriendo hoy en día, incluso en 2025.
¿Por qué es tan peligroso combinar opioides con IMAO?
Los IMAO, como la fenelzina (Nardil), la tranilcipromina (Parnate) o la isocarboxazida (Marplan), se usan para tratar la depresión resistente. Funcionan bloqueando una enzima llamada monoaminooxidasa, que normalmente descompone neurotransmisores como la serotonina, la norepinefrina y la dopamina. Al inhibirla, estos fármacos aumentan los niveles de esas sustancias en el cerebro, lo que mejora el estado de ánimo.
Pero algunos opioides -como el trámadol, la meperidina (Demerol) o la metadona- también aumentan la serotonina. Lo hacen de dos formas: bloqueando su reabsorción o liberándola directamente en las sinapsis. Cuando un paciente toma un IMAO y un opioide serotonérgico al mismo tiempo, la serotonina se acumula de forma descontrolada. No hay mecanismo de escape. El cuerpo no puede deshacerse de ella.
El resultado es el síndrome serotonínico: una reacción que puede empezar en minutos y acabar en muerte en horas. Los síntomas incluyen fiebre extrema (hasta 42°C), rigidez muscular, temblores, confusión, convulsiones, presión arterial peligrosamente alta y fallo respiratorio. En casos graves, la mortalidad llega al 12%. Un estudio de 2019 en el Journal of Clinical Medicine confirmó que casi uno de cada ocho pacientes con síndrome serotonínico severo no sobrevive.
¿Qué opioides son los más peligrosos?
No todos los opioides son iguales. Algunos son extremadamente peligrosos con IMAO. Otros son riesgosos. Y unos pocos pueden usarse con precaución.
- Meperidina (Demerol): El peor de todos. Documentada como causa de 37 muertes entre 1960 y 2010. Su mecanismo de liberación de serotonina es directo y potente. La FDA la prohíbe expresamente con IMAO. Un paciente en tratamiento con fenelzina que recibe meperidina para un dolor postoperatorio puede entrar en crisis en menos de una hora.
- Trámadol: A menudo se considera "más suave" porque no es un opioide clásico. Pero es uno de los mayores culpables actuales. En 2021, había 21 casos documentados de síndrome serotonínico por esta combinación. La Organización Mundial de la Salud registró 68 casos entre 2010 y 2022. Un usuario en Reddit describió cómo, tras tomar trámadol para un dolor dental mientras estaba en fenelzina, su temperatura subió a 41.7°C, tuvo convulsiones y estuvo 72 horas en UCI.
- Metadona: Tiene un riesgo moderado. No solo afecta a la serotonina, sino que también bloquea receptores NMDA, lo que puede intensificar la depresión del sistema nervioso central.
- Fentanilo, morfina, oxicodona, hidromorfona: Tienen un riesgo bajo, pero no nulo. No liberan serotonina directamente, pero pueden influir en ella de forma indirecta. En pacientes vulnerables, incluso estos pueden desencadenar una reacción.
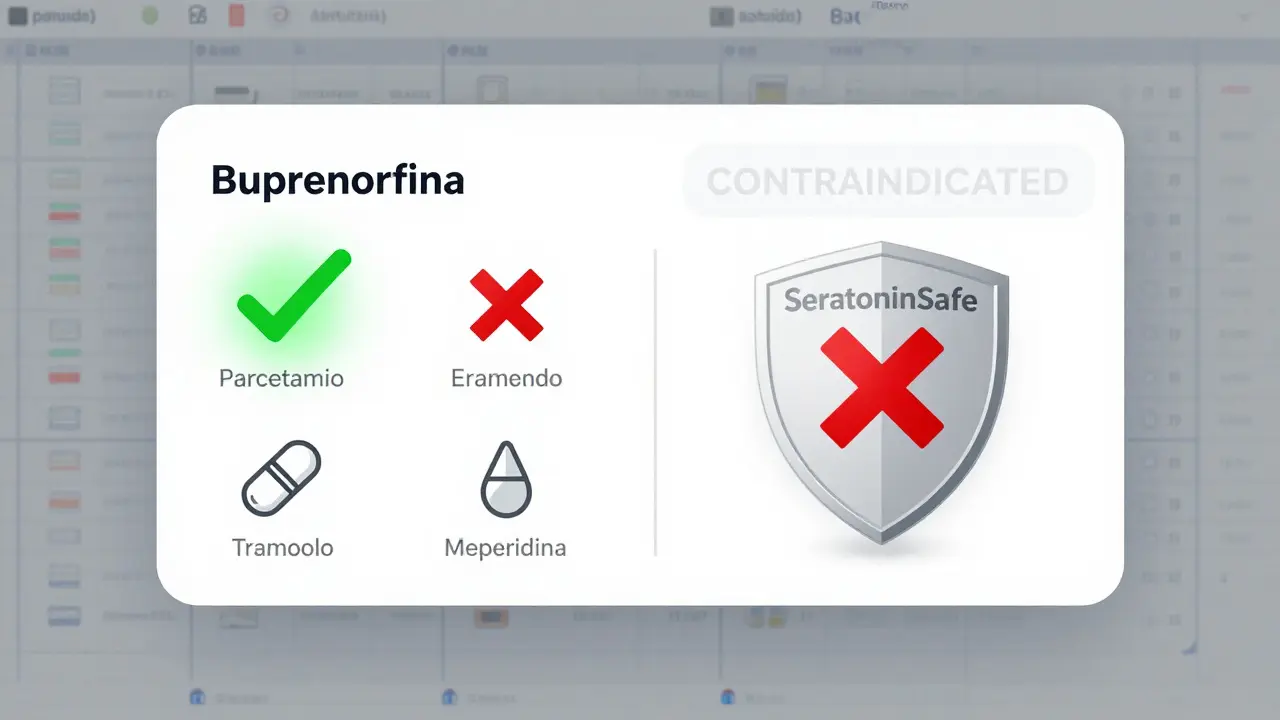
- Buprenorfina: Es la excepción. Estudios recientes muestran que, en dosis bajas (0.2-0.4 mg sublingual), puede usarse de forma segura en pacientes bajo IMAO. Es la opción preferida para el dolor agudo en estos casos.
¿Cuánto tiempo hay que esperar después de dejar un IMAO?
Si un paciente deja de tomar un IMAO, no puede empezar un opioide peligroso al día siguiente. La enzima monoaminooxidasa no vuelve a funcionar de inmediato. Los IMAO irreversibles -como la fenelzina o la tranilcipromina- destruyen permanentemente la enzima. El cuerpo necesita crear nuevas moléculas.
La recuperación completa tarda unos 14 días. Por eso, todas las guías médicas -desde la FDA hasta la Asociación Americana de Psiquiatría- exigen un periodo de lavado de al menos 14 días antes de administrar cualquier opioide con riesgo serotonérgico. Esto incluye trámadol, meperidina, metadona y dextrometorfano.
Los IMAO reversibles, como la moclobemida (Aurorix), tienen un efecto más corto. En estos casos, 24 horas de espera pueden ser suficientes. Pero incluso entonces, hay casos reportados de síndrome serotonínico. No hay margen de error.

¿Qué hacer si un paciente necesita dolor agudo?
Si alguien toma un IMAO y tiene un dolor intenso -por una cirugía, una fractura o una neuralgia-, no se puede recetar trámadol ni meperidina. La alternativa no es "probar con cuidado". La alternativa es usar medicamentos seguros.
- Buprenorfina: La mejor opción. Dosis bajas, eficaz, bajo riesgo.
- Paracetamol (acetaminofén): Seguro y efectivo para dolor leve a moderado.
- Antiinflamatorios no esteroideos (AINEs): Como ibuprofeno o naproxeno. No afectan la serotonina.
- Anestésicos locales o bloqueos nerviosos: Útiles en contextos quirúrgicos.
Los anestesiólogos lo saben. Un médico de anestesia en el foro Student Doctor Network contó que ha visto dos casos casi fatales: uno con Parnate y Demerol, que tuvo una presión arterial de 240/140 y necesitó un fármaco para bajarla durante 12 horas; otro con Nardil y trámadol, que requirió cyproheptadina y enfriamiento por síndrome serotonínico.
¿Por qué siguen ocurriendo estos errores?
En 2025, aún hay errores. Muchos médicos no lo saben. Un estudio en Annals of Emergency Medicine en 2022 encontró que el 31% de los médicos de urgencias no sabían que el trámadol está contraindicado con IMAO.
El trámadol se vende como "no narcótico". Muchos pacientes creen que es inofensivo. Los farmacéuticos lo recetan sin revisar la historia. Un estudio de 2022 en JAMA Internal Medicine encontró que el 4.3% de los pacientes con IMAO recibieron un opioide peligroso dentro de los 14 días posteriores a su inicio. Eso son 11.200 recetas peligrosas al año solo en Estados Unidos.
Las farmacias no siempre tienen alertas. Aunque el 92% de los hospitales grandes tienen "bloqueos automáticos" en sus sistemas electrónicos, en farmacias comunitarias la tasa de error sigue siendo del 5.8%. Y aunque la FDA exige advertencias en las guías de medicación desde enero de 2023, muchos pacientes ni siquiera las leen.
¿Qué se está haciendo para prevenirlo?
La tecnología está ayudando. Epic Systems, uno de los mayores sistemas de historias clínicas electrónicas, bloqueó 8.432 recetas peligrosas en 2021. Pero 1.207 fueron ignoradas. Los médicos las anularon. A veces por desconocimiento. Otras, por presión del paciente.
La FDA aprobó en 2023 una aplicación digital llamada SerotoninSafe, que se integra con los sistemas médicos y alerta en tiempo real cuando un médico intenta recetar un opioide peligroso a alguien con IMAO. En un piloto en Johns Hopkins, redujo los errores en un 76%.
En Europa, desde julio de 2023, los médicos deben hacer un entrenamiento obligatorio sobre interacciones con IMAO. En Estados Unidos, la National Alliance on Mental Illness reparte tarjetas de bolsillo que listan los opioides prohibidos. El 78% de los pacientes que las reciben las llevan siempre.
¿Qué pasa en una emergencia?
Si un paciente con IMAO recibe accidentalmente un opioide peligroso y empieza a tener síntomas, cada minuto cuenta.
Los protocolos de emergencia (como el del Massachusetts General Hospital) recomiendan:
- Detener inmediatamente todos los fármacos implicados.
- Administrar cyproheptadina (12 mg como dosis inicial), un antihistamínico que bloquea la serotonina.
- Usar benzodiazepinas (como midazolam) para controlar agitación y convulsiones.
- Enfriar al paciente si la temperatura supera los 40°C.
- Monitorear en UCI durante al menos 24 horas.
No hay medicamentos caseros. No hay esperar a que pase. Esto no es una reacción alérgica leve. Es una emergencia médica.
¿Qué hay de los nuevos opioides o IMAO?
La industria farmacéutica está buscando alternativas más seguras. Las formulaciones tópicas de selegilina (Emsam) tienen menos penetración en el cerebro, lo que reduce el riesgo. Los inhibidores selectivos de MAO-B, como el rasagilina, tienen un perfil de interacción mucho más bajo y se están probando como alternativas para la depresión.
Pero hasta que estas nuevas opciones estén ampliamente disponibles, el mensaje sigue siendo el mismo: no mezcles IMAO con opioides serotonérgicos. No hay excepciones. No hay "solo una vez". No hay "me lo recetó mi médico de cabecera".
La ciencia lo dice claro. Las muertes lo confirman. La tecnología lo previene. Pero si tú o alguien que conoces toma un IMAO, la única forma segura de evitar una tragedia es: no tomar trámadol, meperidina, metadona ni dextrometorfano. Punto.
¿Puedo tomar paracetamol si estoy en un IMAO?
Sí, el paracetamol (acetaminofén) es seguro para usar con IMAO. No afecta los niveles de serotonina ni norepinefrina. Es una de las opciones preferidas para el dolor leve a moderado en pacientes bajo tratamiento con IMAO.
¿El ibuprofeno es seguro con IMAO?
Sí, los antiinflamatorios no esteroideos (AINEs) como el ibuprofeno o el naproxeno son seguros con IMAO. No tienen efectos serotonérgicos. Son una buena alternativa para el dolor inflamatorio, como artritis o lesiones musculares.
¿Qué pasa si tomo trámadol por accidente mientras estoy en un IMAO?
Si has tomado trámadol mientras estás en un IMAO, busca atención médica inmediata. No esperes a que aparezcan síntomas. El síndrome serotonínico puede desarrollarse en menos de una hora. Llama a emergencias o ve a un hospital. Di claramente que estás tomando un IMAO y que acabas de tomar trámadol.
¿Puedo usar buprenorfina si estoy en un IMAO?
Sí, la buprenorfina en dosis bajas (0.2-0.4 mg sublingual) es la opción más segura para el dolor agudo en pacientes bajo IMAO. Estudios recientes no han reportado síndrome serotonínico con este uso. Sin embargo, debe administrarse bajo supervisión médica, ya que aún puede causar depresión respiratoria.
¿Cuánto tiempo debo esperar después de dejar un IMAO para tomar trámadol?
Debes esperar al menos 14 días después de dejar cualquier IMAO irreversible (como fenelzina o tranilcipromina) antes de tomar trámadol. Esto permite que tu cuerpo produzca nuevas enzimas monoaminooxidasa. Si usas un IMAO reversible como moclobemida, espera 24 horas. Pero nunca asumas que es seguro sin consultar a tu médico.


jeannette karina villao leon
diciembre 26, 2025 AT 01:01Esto es lo que pasa cuando confías en médicos que ni siquiera leen las contraindicaciones. Meperidina con IMAO? En 2025? No lo entiendo.
Yo no tomaría ni un analgésico sin doble-checkear con mi psiquiatra.
carol galeana
diciembre 26, 2025 AT 18:37Claro, porque no es suficiente con que la FDA lo prohíba... ahora necesitamos una app digital que nos recuerde que no matemos a nuestros pacientes. ¿Y si el sistema falla? ¿Y si el médico lo anula? ¿Y si el paciente miente? Esto es un sistema diseñado para fracasar. La industria farmacéutica lo permite. Lo saben. Y lo siguen haciendo.
Todo esto es un espectáculo controlado. Las tarjetas de bolsillo? Un gesto. La app SerotoninSafe? Un barniz. La realidad: 11.200 recetas peligrosas al año en EE.UU. y nadie va a la cárcel.
Ana Elrich
diciembre 26, 2025 AT 19:14¡Gracias por este post, es una bomba de información!
Realmente, el trámadol es un monstruo disfrazado de "analgésico suave"... y lo peor es que lo recetan en farmacias como si fuera ibuprofeno.
Yo siempre llevo una tarjeta en mi billetera que pone: "Soy IMAO: NO me receten trámadol, meperidina, ni dextrometorfano" - y lo he visto cambiar la actitud de los farmacéuticos. ¡Funciona!
La buprenorfina en dosis bajas es un milagro. Mi psiquiatra me la recetó tras una cirugía y ni me enteré del dolor. Segura, efectiva, sin drama.
Y sí, el paracetamol y los AINEs son tus mejores amigos. No hay que andar con rodeos.
Lo que más me duele es que aún haya médicos que no lo sepan... ¡es como si en 2025 todavía se usara la sangría para la fiebre!
¡Ojalá esta información llegue a todos los centros de salud de barrio!
Gracias por hacer esto. Es vida o muerte, literalmente.
JAvier Amorosi
diciembre 27, 2025 AT 05:22El trámadol es el más peligroso hoy en día. Por eso lo mencionan tanto.
Jesus De Nazaret
diciembre 27, 2025 AT 09:57Qué bueno que haya tanta información clara y precisa, verdad?
Me encanta que se hable de esto sin miedo, sin eufemismos.
La buprenorfina es un regalo de la ciencia, y el paracetamol sigue siendo nuestro aliado silencioso.
Gracias por recordarnos que la salud no es un juego de azar.
¡Sigan compartiendo esto! ¡Cada comentario puede salvar una vida!
Alberto González
diciembre 27, 2025 AT 21:49¿Sabes qué es lo más asqueroso de todo esto? Que los que mueren por esta combinación son personas que confiaron en el sistema. Médicos que no leyeron las contraindicaciones. Farmacéuticos que no revisaron. Pacientes que no sabían. Y luego, ¿qué pasa? Nada. Nadie se responsabiliza. Nadie pierde su licencia. Nadie va a juicio.
La industria sigue vendiendo trámadol como si fuera agua. La FDA pone advertencias, pero no sanciona. La tecnología alerta, pero los médicos anulan. ¿Por qué? Porque es más rentable que una persona muera que cambiar el protocolo.
Esto no es negligencia. Es complicidad.
gustavo cabrera
diciembre 27, 2025 AT 23:51La buprenorfina es la opción ideal. Lo probé y funcionó perfecto.
Valentina Juliana
diciembre 28, 2025 AT 07:47La información sobre los IMAO reversibles es clave - muchas personas no saben que la moclobemida tiene un perfil diferente.
El tiempo de espera de 24 horas puede ser suficiente, pero aún así, con riesgo residual.
La clave está en la comunicación entre psiquiatra, médico de cabecera y farmacéutico - si alguno falla, el paciente paga el precio.
La tecnología ayuda, pero no reemplaza la vigilancia humana.
valentina Montaño Grisales
diciembre 29, 2025 AT 21:28¡Hola! ¡Yo estoy en IMAO y hace poco me recetaron trámadol sin saberlo! ¡Mi médico dijo que era "un analgésico normal"! ¡Fui al hospital con fiebre de 40.5°C y me dijeron que si no hubiera ido, no habría sobrevivido!
¡Por favor, difundan esto! ¡No pueden dejar que esto siga pasando! ¡Mi familia todavía tiene miedo de que me vuelva a pasar!
Ana Barić
diciembre 31, 2025 AT 10:55Estoy tan contenta de que alguien haya hecho esto con tanto detalle.
La verdad, a veces siento que soy la única que se preocupa por esto, porque todos me dicen: "Pero es solo un analgésico".
¡No, no lo es! ¡Es un arma!
Gracias por mencionar la buprenorfina - ahora mi psiquiatra me la receta sin dudar.
Y sí, el paracetamol es mi mejor amigo. Lo tomo hasta para el dolor de cabeza.
¡No se rindan! ¡La información salva vidas!
Isabel Garcia
enero 2, 2026 AT 06:27El dato más subestimado: el dextrometorfano. Está en todos los jarabes para la tos, y nadie lo ve como un riesgo. Pero es un potente liberador de serotonina.
En 2023, hubo 3 muertes en España por combinación de dextrometorfano + IMAO. Todos tomaban jarabe para la gripe.
Si estás en IMAO, NO tomes jarabes sin leer la lista de ingredientes.
Y si te recetan un jarabe, pregunta: "¿Contiene dextrometorfano?".
Esto no es paranoia. Es supervivencia.
Nahuel Gaitán
enero 3, 2026 AT 11:18El hecho de que aún haya médicos que no lo sepan en 2025 es una vergüenza.
La ciencia lleva 60 años avisando.
El trámadol no es "menos fuerte", es más peligroso. Punto.
Y sí, la buprenorfina es la única opción razonable. No hay excusas.
George Valentin
enero 4, 2026 AT 19:39¿Sabes qué pasa cuando no se enseña esto en la facultad? Que los médicos jóvenes crecen con la idea de que "los IMAO son obsoletos" y que "los opioides son seguros si son de baja dosis". Pero no, no lo son. La farmacología no es una ciencia exacta, es una ciencia de riesgos acumulados.
El trámadol fue lanzado como "alternativa no adictiva" - una mentira comercial que ha matado a más personas que la heroína en ciertos contextos.
Y ahora, con las apps de salud, creemos que todo está resuelto. Pero la tecnología no reemplaza la educación.
La solución no es una app, es un cambio en el currículo médico. Y eso no va a pasar hasta que alguien muera en una sala de urgencias frente a un juez.
Y aún así, probablemente no pase nada.
Andrea Fonseca Zermeno
enero 6, 2026 AT 06:28Gracias por esto. Realmente, me ayudó a entender por qué mi tía tuvo que estar tanto tiempo en la UCI.
Yo no sabía nada de esto. Ahora le doy este post a todos mis familiares que toman antidepresivos.
Es importante, y nadie lo dice en voz alta.
Gracias por hablarlo.
Alberto González
enero 6, 2026 AT 14:14Lo que dices sobre la buprenorfina es cierto... pero ¿y si no la tienen en la farmacia? ¿Y si el médico dice que "es muy cara"? ¿Y si el paciente no tiene seguro? ¿Entonces qué? ¿Se queda sin dolor? ¿O se arriesga con el trámadol? El sistema no está diseñado para salvar vidas. Está diseñado para ahorrar dinero.
La ciencia tiene la respuesta. La política, no.