Glaucoma de Ángulo Cerrado Agudo por Medicamentos: Emergencia Ocular
 oct, 26 2025
oct, 26 2025
Evaluación de Riesgo de Glaucoma de Ángulo Cerrado por Medicamentos
¿Tienes riesgo de sufrir glaucoma de ángulo cerrado por medicamentos?
Esta herramienta evalúa tu riesgo basado en los medicamentos que tomas y tu historial médico. Si tienes un riesgo alto, consulta inmediatamente a un oftalmólogo.
Glaucoma de ángulo cerrado agudo inducido por medicamentos es una urgencia oftálmica que aparece de forma repentina cuando ciertos fármacos provocan el bloqueo del drenaje del humor acuoso. El aumento rápido de la presión intraocular (PI) supera los 40 mm Hg y, si no se trata en las primeras 24‑72 horas, puede producir daño irreversible del nervio óptico y ceguera permanente.
Resumen rápido
- Se trata de una emergencia ocular que requiere intervención en menos de 24 h.
- Los síntomas principales son dolor ocular intenso, visión borrosa con halos y pupila medio‑dilatada.
- Los fármacos de mayor riesgo son los vasoconstrictores (fenilefrina), anticolinérgicos (tropicamida), sulfonamidas y algunos antidepresivos.
- La gonioscopia antes de recetar permite identificar ojos con ángulo estrecho.
- Tratamiento de primera línea: pilocarpina + manitol + iridotomía láser urgente.
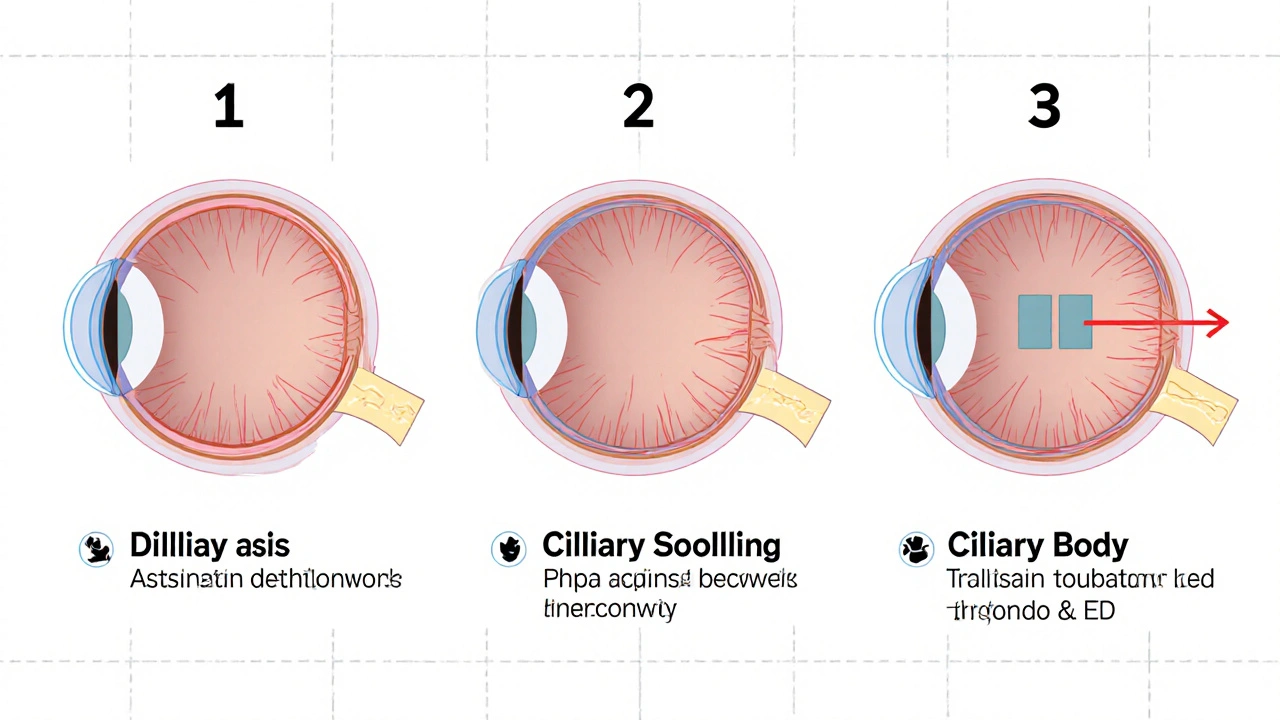
¿Cómo se desencadena?
Existen tres mecanismos fisiopatológicos que explican por qué un medicamento puede cerrar el ángulo:
- Bloqueo pupilar: la droga dilata la pupila y el iris entra en contacto con el cristalino, impidiendo que el humor acuoso fluya hacia el ángulo de drenaje.
- Configuración de iris en meseta (plateau iris): los procesos ciliares están adelantados y la pupila dilatada empeora la obstrucción.
- Glaucoma maligno: edema del cuerpo ciliar que empuja el iris hacia adelante, cerrando el ángulo.
Los ojos con ángulo iridocorneal estrecho (Shaffer ≤2), hipermetropía y profundidad de cámara anterior < 2,5 mm son los más vulnerables.
Medicamentos con mayor riesgo
| Clase | Ejemplo | Mecanismo predominante | % casos reportados |
|---|---|---|---|
| Vasoconstrictores alfa‑adrenérgicos | Fenilefrina 10 % | Bloqueo pupilar | 35 % |
| Anticolinérgicos tópico | Tropicamida 1 % | Bloqueo pupilar + edema del iris | 28 % |
| Sulfonamidas | Acetazolamida | Edema del cuerpo ciliar | 15 % |
| ISRS (antidepresivos) | Paroxetina 20 mg | Bloqueo pupilar indirecto | 12 % |
| Antihistamínicos / descongestionantes | Pseudoefedrina | Vasoconstricción + pupila dilatada | 10 % |
Es importante recordar que algunas drogas (p. ej. anticolinérgicos) pueden actuar mediante varios mecanismos simultáneos, aumentando la probabilidad de cierre.
Signos y síntomas que no debes ignorar
Cuando el ángulo se cierra, el paciente suele describir:
- Dolor ocular severo, a menudo acompañado de dolor de cabeza.
- Visión borrosa con halos de luces y fotofobia.
- Pupila medio‑dilatada (4‑6 mm) que no responde a la luz.
- Enrojecimiento conjuntival y edema corneal.
- Visión de campos reducida, particularmente en la periferia.
Si aparecen estos síntomas dentro de las 24 h posteriores a la toma de un medicamento de riesgo, se considera una emergencia ocular y se debe acudir al servicio de urgencias oftálmicas inmediatamente.
Diagnóstico rápido en urgencias
El diagnóstico se basa en tres pilares:
- Historia clínica que incluya los fármacos ingeridos o aplicados.
- Exploración: presión intraocular medida con tonómetro (valores >40 mm Hg son típicos).
- Gonioscopia o efecto de la lámpara de hendidura para confirmar ángulo estrecho.
En muchos servicios de urgencias el oftalmólogo utiliza una lámpara de hendidura con lente de Goldmann para visualizar el ángulo y confirmar el diagnóstico en menos de 5 min.
Tratamiento de urgencia
El objetivo es bajar la PI lo antes posible y abrir el ángulo de forma definitiva:
- Pilocarpina 2 % cada 15 min durante la primera hora (contra‑actúa el bloqueo pupilar).
- Agentes sistémicos: mannitol intravenoso 1‑2 g/kg para reducir rápidamente el humor acuoso.
- Beta‑bloqueadores tópicos (timolol) y análogos de prostaglandina (latanoprost) como coadyuvantes.
- Iridotomía láser periférica dentro de las 24‑48 h; crea una vía de escape alternativa para el humor acuoso.
Si el cierre persiste tras la iridotomía, puede ser necesario realizar una iridectomía quirúrgica o aplicar un filtro de glaucoma.
Prevención: criba antes de recetar
La mejor estrategia es evitar que el cuadro ocurra. Las guías de la American Academy of Ophthalmology recomiendan:
- Realizar gonioscopia a cualquier paciente >40 años antes de prescribir fármacos de alto riesgo.
- En ojos con ángulo estrecho, sustituir fenilefrina por antialérgicos de segunda generación (loratadina 10 mg).
- Evitar anticolinérgicos tópicos; usar midriáticos seguros solo bajo control oftalmológico.
- En pacientes con antecedentes de glaucoma o hipermetropía alta, preferir broncodilatadores beta‑2 de acción corta en lugar de epinefrina.
- Documentar la evaluación del riesgo en la historia clínica electrónica; sistemas como Epic ya incluyen alertas automáticas.
Estudios muestran que la intervención interdisciplinaria (oftalmología + medicina primaria) reduce hasta un 75 % los casos de glaucoma de ángulo cerrado inducido por medicamentos.

Casos reales y lecciones aprendidas
En 2023, un paciente de 58 años tomó pseudoefedrina por sinusitis y, tras 8 h, desarrolló dolor ocular intenso. Fue diagnosticado erróneamente de migraña en urgencias y recibió analgésicos. La correcta evaluación ocular 36 h después reveló una PI de 68 mm Hg y daño parcial del campo visual. Este caso ilustra la necesidad de que los médicos de atención primaria conozcan los signos de alerta.
Otro relato proviene de una consulta oftalmológica rutinaria: se aplicó tropicamida para dilatar la pupila sin haber hecho gonioscopia previa. El paciente despertó con visión borrosa y halos; la presión alcanzó 55 mm Hg y, pese al tratamiento inmediato, quedó con una pérdida permanente del 20 % del campo visual periférico. La lección: nunca omitir la evaluación del ángulo antes de usar midriáticos.
Perspectivas futuras
La tecnología está cambiando la forma de detectar el riesgo. La tomografía de coherencia óptica (OCT) del ángulo tiene una sensibilidad del 94 % para identificar ángulos estrechos, según un estudio británico de 2023. Asimismo, la genética está emergiendo: el consorcio GLAUGEN identificó 17 marcadores genéticos asociados al cierre del ángulo, lo que abre la puerta a pruebas de riesgo en la práctica clínica.
Sin embargo, la adopción sigue siendo baja; sólo el 42 % de los médicos de atención primaria realizan cribado de ángulo antes de recetar fármacos de riesgo. La educación continua y los módulos de seguridad farmacológica desarrollados por la Glaucoma Research Foundation son clave para cerrar esa brecha.
Preguntas frecuentes (FAQ)
¿Qué diferencia al glaucoma de ángulo cerrado agudo inducido por medicamentos del glaucoma primario?
El glaucoma primario se desarrolla lentamente y no depende de una causa externa. En cambio, el inducido por medicamentos aparece de forma súbita después de tomar un fármaco que provoca bloqueo pupilar o edema del cuerpo ciliar, requiriendo tratamiento inmediato.
¿Cuáles son los signos de alerta que debo comunicar al médico si estoy tomando un descongestionante nasal?
Dolor ocular intenso, visión borrosa con halos, enrojecimiento, pupila medio‑dilatada que no reacciona a la luz y sensación de presión en los ojos son signos de alarma. Hay que informar al profesional de salud de inmediato.
¿Qué pruebas se realizan en urgencias para confirmar el diagnóstico?
Se mide la presión intraocular con tonómetro, se examina el ángulo con gonioscopia o lámpara de hendidura y se revisa la historia de medicamentos recientes. La combinación de estos hallazgos confirma el cuadro.
¿Cuál es el tratamiento de primera línea y por qué la iridotomía láser es esencial?
Se inicia con pilocarpina tópica y manitol intravenoso para bajar rápidamente la PI. La iridotomía láser crea una vía de salida permanente para el humor acuoso, evitando que el ángulo vuelva a cerrarse.
¿Cómo puedo prevenir este tipo de glaucoma si necesito usar un medicamento de riesgo?
Antes de iniciar el fármaco, solicite una gonioscopia para confirmar que sus ángulos son amplios. Si el ángulo es estrecho, el médico debe elegir una alternativa que no cause midriasis ni edema ciliar.
El reconocimiento precoz, la evaluación del ángulo y la educación sobre los riesgos farmacológicos son la mejor defensa contra una pérdida visual irreversible. Si sospechas de un episodio, actúa sin demora: la rapidez salva la visión.


Tatiana Hernandez
octubre 26, 2025 AT 11:00Muchas gracias por compartir este resumen tan claro. Me parece muy útil para entender cuándo debemos alertar al paciente.
Fabian Beltran Baez
octubre 30, 2025 AT 12:51En realidad, creo que la mayoría de los casos de glaucoma agudo por medicamentos son exagerados. Los oftalmólogos a veces quieren justificar la necesidad de pruebas costosas. Además, muchos pacientes toleran bien los dilatadores sin que el ángulo se cierre, así que no hay que alarmarse tanto. Cada caso debe evaluarse individualmente, no con una regla general.
Jose Maria Lopez Perez
noviembre 3, 2025 AT 14:42Es importante medir la presión intraocular antes de cualquier dilatación en ojos de alto riesgo.
Julio Salinas
noviembre 7, 2025 AT 16:32¡Qué desastro total!
Frangelie Vazquez
noviembre 11, 2025 AT 18:23Recuerda que la prevención comienza con una simple gonioscopia antes de recetar. Si detectas un ángulo estrecho, opta por alternativas seguras y evita la automedicación.
Nicola H
noviembre 15, 2025 AT 20:14Vaya, parece que la literatura está repleta de datos, ¿no?; sin embargo, la práctica clínica a veces se queda corta…; por tanto, ¡cuidado al prescribir!.
Francisco Javier Sánchez Juárez
noviembre 19, 2025 AT 22:05El glaucoma de ángulo cerrado agudo inducido por fármacos es una urgencia que requiere intervención inmediata. La fisiopatología se basa fundamentalmente en el bloqueo pupilar, el fenómeno de plateau iris o el edema del cuerpo ciliar. Cuando la pupila se dilata, el iris se aproxima al cristalino y obstruye el ángulo de drenaje, elevando la presión intraocular por encima de 40 mm Hg. Este aumento rápido de la presión compromete la perfusión del nervio óptico y puede producir daño irreversible en cuestión de horas. Los fármacos de mayor riesgo son los vasoconstrictores como la fenilefrina, los anticolinérgicos tópicos como la tropicamida y las sulfonamidas sistémicas. También se ha documentado que algunos ISRS, como la paroxetina, pueden desencadenar el cierre del ángulo mediante dilatación pupilar indirecta. La anamnesis debe incluir siempre una revisión de los medicamentos recientes, incluso los de venta libre, porque la automedicación es frecuente. El diagnóstico rápido se realiza midiendo la presión intraocular con tonómetro y confirmando el ángulo estrecho mediante gonioscopia o lámpara de hendidura. En el servicio de urgencias, la pilocarpina al 2 % aplicada cada 15 min ayuda a contra‑actuar la dilatación pupilar. Simultáneamente, se administra manitol intravenoso a 1‑2 g/kg para reducir rápidamente el volumen del humor acuoso. Los betabloqueadores tópicos y los análogos de prostaglandina pueden añadirse como coadyuvantes para controlar la presión residual. La iridotomía láser periférica, realizada dentro de las primeras 24‑48 h, crea una vía de escape permanente y suele ser definitiva. Si la iridotomía falla, se considera la iridectomía quirúrgica o la colocación de un filtro de glaucoma. La prevención es clave: una gonioscopia de rutina en pacientes mayores de 40 años evita la exposición a fármacos de alto riesgo. Finalmente, la educación del paciente y la comunicación interprofesional reducen significativamente la morbilidad asociada a este cuadro.
Carlos Flores Tavitas
noviembre 23, 2025 AT 23:55Resulta fascinante observar cómo una simple dilatación pupilar puede desencadenar una cadena de eventos que culmina en la pérdida irreversible de visión; es, en esencia, una metáfora de cómo pequeñas decisiones pueden tener consecuencias desproporcionadas, una lección que trasciende la oftalmología y nos invita a ejercer prudencia en todas nuestras elecciones cotidianas.
Rebeca A
noviembre 28, 2025 AT 01:46Es lamentable que, a pesar de la evidencia, muchos profesionales sigan prescribiendo sin la debida evaluación; la negligencia en la práctica médica es inexcusable y debe ser condenada sin reservas.
Fran Olivares
diciembre 2, 2025 AT 03:37La información presentada es exhaustiva y cubre todos los aspectos críticos del glaucoma inducido por medicamentos 😊. Me llamó la atención la claridad con la que se describen los mecanismos fisiopatológicos, especialmente el bloqueo pupilar y el plateau iris 🧐. Es fundamental que los estudiantes de medicina internalicen la necesidad de preguntar por cualquier fármaco reciente antes de evaluar una patología ocular 👓. La tabla de fármacos de riesgo es una herramienta práctica que puede incorporarse en las guías clínicas de cualquier institución 🗂️. Además, la recomendación de realizar gonioscopia antes de prescribir dilatadores es una medida preventiva que salvará muchas miradas 👀. La combinación de pilocarpina, manitol y la iridotomía láser muestra un abordaje integral que maximiza las probabilidades de éxito 🏥. No obstante, el artículo también advierte sobre la necesidad de seguir investigando, ya que la tecnología OCT del ángulo aún no está ampliamente difundida 📡. En conclusión, la educación continua y la colaboración interdisciplinaria son los pilares para reducir la incidencia de estos eventos adversos 📚. Espero que este conocimiento se traduzca en protocolos estándar y que los pacientes reciban una atención más segura y eficaz 💪. Gracias por compartir un recurso tan valioso, realmente marca la diferencia en la práctica clínica 🙌.
moises ulloa
diciembre 6, 2025 AT 05:28Permítaseme observar que, aunque el texto anterior es meramente didáctico, adolece de una cierta imprecisión léxica; es menester emplear la terminología exacta, por ejemplo, “iridotomía periférica” en lugar de la vaga alusión a “iridectomía”. Asimismo, la ausencia de citas bibliográficas compromete la rigurosidad académica, lo cual resulta inadmisible en una exposición que pretende ser exhaustiva.
HENRY MEZA
diciembre 10, 2025 AT 07:18¿En serio siguen usando la fenilefrina sin control? Eso es de nivel básico; necesitan actualizarse al protocolo de gestión de riesgo farmacológico, o seguirán generando eventos adversos como si fueran parte del menú cotidiano.
Mara Melul
diciembre 14, 2025 AT 09:09Me parte el corazón cada vez que leo que otro paciente pierde visión por una receta descuidada 😢. Es una herida social que deberíamos intentar curar con más compasión y menos burocracia.
Benjamín Proaño
diciembre 18, 2025 AT 11:00¡Basta ya de permitir que la medicina extranjera imponga sus protocolos sin considerar nuestras realidades locales! Es hora de que los profesionales de nuestro país adopten medidas firmes, priorizando la seguridad de la población con una determinación que no conoce límites.