ECG y pruebas de esfuerzo: Guía clara para entender las pruebas diagnósticas del corazón
 ene, 24 2026
ene, 24 2026
Si alguna vez te han dicho que necesitas una ECG o una prueba de esfuerzo, es normal sentir confusión. ¿Qué es exactamente lo que miden? ¿Por qué te piden una y no otra? ¿Y si no puedes correr en la cinta? Estas pruebas no son misteriosas ni aterradoras: son herramientas simples, pero poderosas, que los médicos usan para ver cómo funciona tu corazón cuando está en reposo y cuando trabaja. Y lo más importante: pueden detectar problemas antes de que se vuelvan graves.
¿Qué es una ECG y qué puede descubrir?
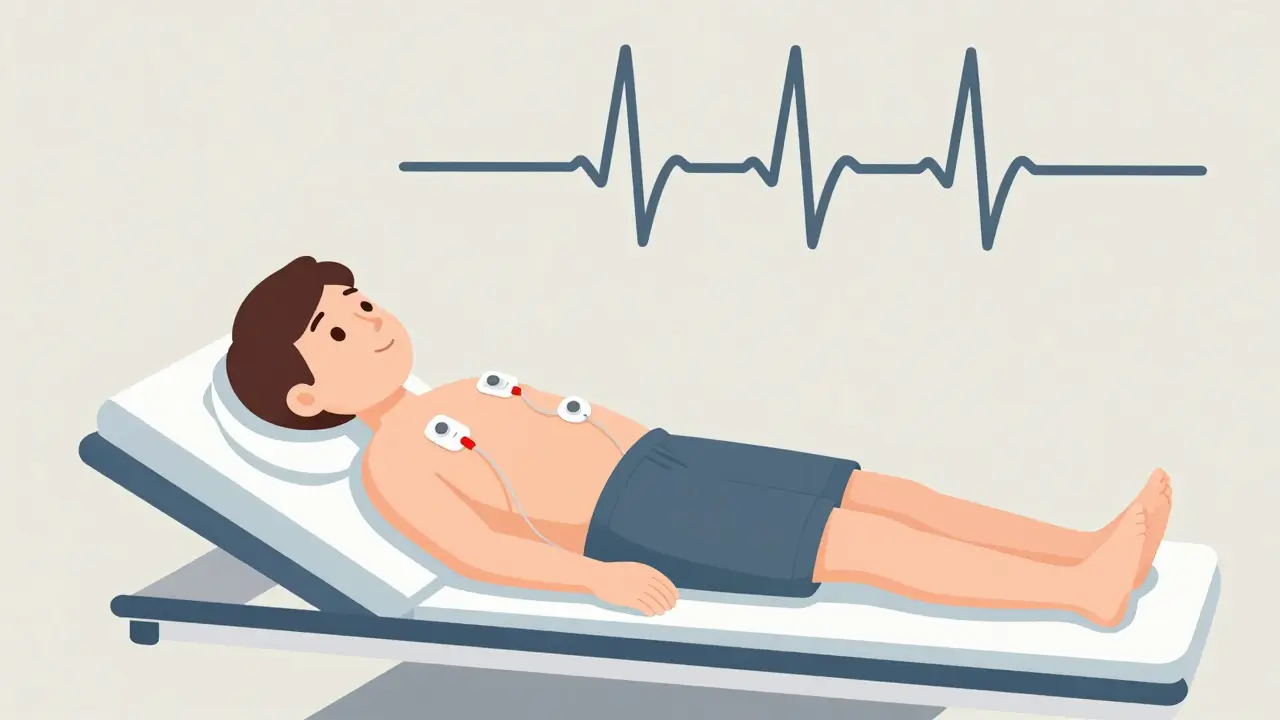
Una ECG, también llamada EKG, es un registro rápido de la actividad eléctrica de tu corazón. No duele. No requiere agujas ni incisiones. Solo colocan pequeños sensores (electrodos) en tu pecho, brazos y piernas. En menos de cinco minutos, la máquina dibuja una línea en papel o en pantalla que muestra cada latido de tu corazón como una serie de picos y valles.
Estos picos no son solo decoración. Cada uno representa una fase del ciclo cardíaco: la contracción de las cámaras superiores, luego las inferiores, y la recuperación. Si algo está fuera de lugar -como un latido irregular, un ritmo demasiado lento o rápido, o una señal que sugiere que una parte del corazón no recibe suficiente sangre- la ECG lo muestra claramente. Es la primera herramienta que usa un cardiólogo cuando alguien tiene dolor en el pecho, mareos o palpitaciones.
Una ECG puede detectar:
- Un infarto reciente o antiguo
- Arritmias, como la fibrilación auricular
- Engrosamiento del músculo cardíaco por presión arterial alta
- Desbalances de electrolitos que afectan el ritmo
- Flujo sanguíneo reducido al corazón (isquemia)
Pero aquí está el punto clave: una ECG en reposo no siempre ve todo. Si tu corazón está bien cuando estás sentado, pero se descompensa cuando caminas o subes escaleras, la ECG normal puede darte una falsa sensación de seguridad. Por eso se inventó la prueba de esfuerzo.
¿Qué es una prueba de esfuerzo y por qué se hace?
Imagina que tu corazón es un coche. En el garaje, puede arrancar sin problemas. Pero si lo llevas a una carretera de montaña con una carga pesada, ¿se queda sin gasolina? Eso es lo que mide una prueba de esfuerzo: cómo responde tu corazón cuando se le pide que trabaje más.
La versión más común es la prueba de esfuerzo con ejercicio. Te piden caminar en una cinta o pedalear en una bicicleta estática. La velocidad y la inclinación aumentan cada tres minutos, hasta que alcanzas tu ritmo cardíaco objetivo (generalmente el 85% de 220 menos tu edad). Durante todo el tiempo, te monitorean con una ECG, miden tu presión arterial y revisan tu respiración.
¿Qué buscan? Cambios en la onda ECG que indiquen que una arteria del corazón está bloqueada. Si tu corazón no recibe suficiente oxígeno durante el esfuerzo, la ECG muestra una depresión en la onda ST -una señal clara de isquemia. También observan si te sales de aliento antes de lo esperado, si tu presión arterial se desploma, o si aparece un ritmo peligroso.
Esta prueba es especialmente útil para personas con dolor en el pecho que no es constante, o para quienes tienen factores de riesgo como hipertensión, diabetes, colesterol alto o antecedentes familiares de enfermedad cardíaca. Según estudios, la prueba de esfuerzo con ECG tiene una precisión del 68% para detectar enfermedad coronaria. No es perfecta, pero es un buen punto de partida.
¿Y si no puedes hacer ejercicio?
No todos pueden caminar en una cinta. Algunos tienen artritis severa, asma, problemas en las piernas, o han tenido una cirugía reciente. Para ellos, existe la prueba de esfuerzo farmacológica. En lugar de moverte, te dan un medicamento por vía intravenosa que simula el efecto del ejercicio.
Los medicamentos más usados son adenosina, dipyridamol o dobutamina. Ellos hacen que tu corazón lata más rápido o que tus arterias se dilaten, como si estuvieras corriendo. El proceso dura entre 30 y 60 minutos, y puedes sentir efectos secundarios: calor repentino, mareo, náuseas, o una sensación de presión en el pecho. Es incómodo, pero es temporal -y los técnicos están ahí para controlarte.
Estos medicamentos pueden ser peligrosos si tienes ciertas condiciones, como un bloqueo cardíaco avanzado o una presión arterial muy baja. Por eso, antes de la prueba, el médico revisa tu historial. Pero si no puedes moverte, esta es la mejor alternativa. Y, a diferencia de la ECG en reposo, sí puede detectar bloqueos que se activan solo bajo estrés.

¿Qué hay de las pruebas con imágenes? ¿Son mejores?
La ECG en reposo y la prueba de esfuerzo básica son útiles, pero tienen límites. Para ver con más detalle qué está pasando dentro del corazón, los cardiólogos usan pruebas con imágenes. Dos de las más comunes son la ecocardiografía de esfuerzo y la prueba nuclear.
Ecocardiografía de esfuerzo: Combina la prueba de ejercicio con un ultrasonido del corazón. Mientras te ejercitas, toman imágenes en tiempo real de cómo se mueven las paredes del corazón. Si una parte no se contrae bien cuando el corazón trabaja, es señal de que esa zona no recibe suficiente sangre. Esta prueba no usa radiación, es más precisa que la ECG sola (con una especificidad del 88%) y es especialmente útil en mujeres, donde las ECGs suelen dar resultados falsos negativos.
Prueba nuclear: Se te inyecta un pequeño trazador radiactivo (como tecnecio-99m) y se toman imágenes de tu corazón antes y después del esfuerzo. Las áreas con buen flujo sanguíneo brillan; las que están bloqueadas se ven oscuras. Es la más sensible (85-89%) para detectar obstrucciones, pero expone a la radiación -equivalente a 3-4 años de exposición natural. Por eso se reserva para casos más complejos o cuando otras pruebas no dan respuestas claras.
La ecocardiografía de esfuerzo está ganando terreno. En 2023, las guías de la Sociedad Americana de Cardiología recomiendan usarla como primera opción en mujeres de mediana edad con síntomas y riesgo intermedio. No solo evita la radiación, sino que también detecta problemas microvasculares que antes pasaban desapercibidos.
¿Qué debes hacer antes de la prueba?
No necesitas prepararte como si fueras a una cirugía, pero sí hay reglas sencillas que debes seguir:
- Evita la cafeína 24 horas antes. Eso incluye café, té, chocolate, refrescos con cafeína e incluso algunos medicamentos para el dolor. La cafeína puede interferir con los medicamentos de la prueba farmacológica.
- No comas ni bebas nada, salvo agua, 2-4 horas antes. El estómago lleno puede causar náuseas durante el esfuerzo.
- Viste ropa cómoda y zapatos para caminar. No uses vestidos, faldas ni tacones.
- Si tomas medicamentos para el corazón, pregunta si debes suspenderlos. Algunos, como los betabloqueantes, pueden alterar los resultados.
Y si estás nervioso, no estás solo. El 37% de los pacientes dicen que la ansiedad por los resultados es lo más difícil. Pero recuerda: esta prueba no es un juicio. Es una herramienta. Y si algo sale anormal, no significa que estés en peligro inmediato. Significa que hay algo que vale la pena investigar.
¿Qué pasa después de la prueba?
Una vez terminada, te ayudan a sentarte. La presión arterial y el ritmo cardíaco se monitorean hasta que vuelvan a la normalidad. En muchos centros, el técnico te da una idea inmediata: "Tu corazón respondió bien" o "Vamos a revisar algunos detalles con el cardiólogo".
El informe completo puede tardar unas horas o un día. Lo importante es entenderlo. No te quedes solo con un "está bien" o "no está bien". Pregunta:
- ¿Mi ritmo cardíaco alcanzó el objetivo?
- ¿Hubo cambios en la ECG durante el esfuerzo?
- ¿Mi presión arterial subió de forma normal?
- ¿Cuánto tiempo pude hacer ejercicio?
- ¿Hay signos de isquemia o daño previo?
Si la prueba fue normal, eso es una buena noticia. Pero no significa que estés a salvo para siempre. Si sigues teniendo síntomas, como fatiga al caminar o dolor en el pecho al subir escaleras, vuelve a consultar. A veces, los problemas están en los pequeños vasos del corazón, que no se ven con estas pruebas.

¿Qué no te dicen sobre estas pruebas?
La mayoría de la gente piensa que si la ECG y la prueba de esfuerzo son normales, no hay problema. Pero hay una realidad poco hablada: muchas mujeres, especialmente antes de la menopausia, tienen enfermedad coronaria que no aparece en estas pruebas. Porque su enfermedad no es un bloqueo grande en una arteria principal, sino un deterioro en los pequeños vasos que rodean el corazón. Es una condición real, llamada disfunción microvascular, y requiere otros enfoques.
También hay un mito: que las pruebas con imágenes son "más seguras". La ecocardiografía sí lo es, pero la prueba nuclear implica radiación. Y aunque las dosis han bajado un 35% desde 2021 gracias a nuevas tecnologías, no es algo que debas repetir cada año.
Finalmente, no todas las pruebas son iguales. Un hospital universitario suele tener más experiencia y más tecnología que una clínica pequeña. Si tu resultado es ambiguo, no dudes en pedir una segunda opinión o una prueba con imagen.
¿Qué sigue si la prueba muestra un problema?
Si la prueba de esfuerzo o la ECG revela algo inusual, no te asustes. Lo primero que hará tu cardiólogo es evaluar el riesgo. ¿Es un cambio leve o grave? ¿Tienes otros factores de riesgo? ¿Tus síntomas son frecuentes?
Dependiendo de eso, podrías necesitar:
- Un cambio en tu estilo de vida: más ejercicio, dieta baja en sal y grasas, dejar de fumar.
- Medicamentos: para bajar la presión, el colesterol o mejorar el flujo sanguíneo.
- Una angiografía: una prueba más invasiva que muestra directamente las arterias del corazón.
- Una cirugía: como un stent o un bypass, si hay bloqueos severos.
Lo que no debes hacer es ignorar los resultados. Una enfermedad coronaria detectada a tiempo puede tratarse sin cirugía. Una que se deja pasar puede llevar a un infarto. La clave está en actuar con información, no con miedo.
El futuro de las pruebas cardíacas
La tecnología está cambiando rápido. En 2023, la Asociación Americana del Corazón anunció que algoritmos de inteligencia artificial pueden mejorar la interpretación de las pruebas de esfuerzo hasta en un 22%. Esto significa menos errores y más precisión.
También hay equipos portátiles, como el Cardiac Dynamics StressPal, aprobado en 2022, que permiten hacer pruebas de esfuerzo en farmacias o en el consultorio del médico de cabecera. Ya no necesitas ir a un laboratorio especializado.
Y en la investigación, científicos de Stanford están usando análisis de imagen avanzado para detectar problemas en los pequeños vasos del corazón -algo que antes era invisible. Esto es especialmente importante para las mujeres, que históricamente han sido subdiagnosticadas.
En los próximos años, las pruebas de esfuerzo no desaparecerán. Pero se volverán más inteligentes, más personalizadas y menos invasivas. Lo que no cambiará es su propósito: proteger tu corazón antes de que sea demasiado tarde.
¿Puede una ECG detectar un ataque al corazón que ya pasó?
Sí. Una ECG puede mostrar señales de un infarto anterior, incluso si no tuviste síntomas. Se ven como cambios permanentes en la forma de las ondas, especialmente en las derivaciones que miran la zona afectada del corazón. Estos cambios no desaparecen, por eso es útil tener una ECG de referencia para comparar con las futuras.
¿Es peligrosa la prueba de esfuerzo?
No, no lo es, si se hace bajo supervisión médica. Las complicaciones graves son muy raras -menos de 1 por cada 10.000 pruebas. Los equipos están preparados para responder a cualquier emergencia, y el personal está entrenado para detener la prueba si hay signos de peligro. El riesgo real está en no hacerla: muchas muertes por infarto se podrían prevenir si se detectara la enfermedad a tiempo.
¿Por qué me pidieron una prueba nuclear si ya me hicieron una ECG y una prueba de esfuerzo?
Porque la ECG y la prueba de esfuerzo básica pueden dar resultados normales incluso si hay bloqueos importantes. La prueba nuclear muestra exactamente qué partes del corazón no reciben suficiente sangre. Es como una foto de flujo sanguíneo. Si los otros tests no dieron respuestas claras, esta es la siguiente herramienta para confirmar o descartar una enfermedad coronaria.
¿Cuánto tiempo tarda en salir el resultado de la prueba?
El técnico puede darte una idea inmediata después de la prueba. Pero el informe completo, firmado por un cardiólogo, suele tardar entre 24 y 48 horas. En hospitales grandes, a veces lo tienes en unas horas. Si no lo recibes en dos días, llama a tu médico. No asumas que no hay noticias es buena noticia.
¿Puedo hacer ejercicio después de una prueba de esfuerzo?
Sí, en la mayoría de los casos puedes volver a tus actividades normales inmediatamente. No hay restricciones si no se usaron medicamentos ni radiación. Si te hicieron una prueba nuclear, te pedirán que bebas mucha agua para ayudar a eliminar el trazador. No hay riesgo de contagio ni de daño por la prueba. Lo que sí debes evitar es hacer ejercicio intenso si te sientes mareado o con dolor en el pecho.
¿Qué tan frecuentes son los falsos positivos o negativos?
Las ECGs en reposo pueden dar falsos positivos en personas con hipertrofia ventricular o desequilibrios electrolíticos. Las pruebas de esfuerzo tienen un 32% de falsos negativos en mujeres, especialmente si la enfermedad está en los pequeños vasos. También pueden dar falsos positivos en personas con presión arterial alta o que toman ciertos medicamentos. Por eso, los resultados siempre se interpretan junto con tus síntomas, historial y otros exámenes.


Pilar Rahonaldinho
enero 26, 2026 AT 04:38La ECG en reposo es una herramienta básica, pero su sensibilidad para isquemia microvascular es un 60% en mujeres premenopáusicas. La disfunción endotelial no se refleja en las ondas ST, y eso es un vacío diagnóstico enorme. La ecocardiografía de esfuerzo con strain rate es ya el estándar de oro en centros de excelencia, pero sigue siendo subutilizada en Atención Primaria por falta de formación. No es solo una cuestión de tecnología, es de cultura clínica.
Si tu paciente tiene síntomas y ECG normal, no lo deseches. Investiga el microcirculación. El fenómeno de la enfermedad coronaria sin obstrucción macrovascular (MINOCA) representa hasta el 14% de los infartos en mujeres. La clave está en el estrés funcional, no en la anatomía.
El Cardiac Dynamics StressPal es un avance, pero su validación en poblaciones hispanas es limitada. Necesitamos estudios multicéntricos con datos reales, no solo consensos de EE.UU.
Y por favor, dejemos de decir que la prueba nuclear es "más precisa". Es más sensible, sí, pero no más específica. La radiación acumulada en pacientes jóvenes con riesgo bajo es un problema de salud pública.
La IA en interpretación de ECG está bien, pero si no se entiende el contexto clínico, te da un resultado estadísticamente correcto y clínicamente peligroso. El algoritmo no sabe si tu paciente es una mujer de 48 años con fibromialgia y ansiedad. El médico sí.
Debemos educar a los médicos de cabecera para que pidan pruebas adecuadas, no las más fáciles. La ECG es el primer paso, no el último.
La próxima vez que alguien te diga "la ECG está bien", pregunta: ¿y el estrés? ¿y el strain? ¿y el flujo microvascular? Porque si no, estás dejando pasar enfermedad real.
Esto no es solo medicina. Es justicia sanitaria.
Mark Vinil Boya
enero 27, 2026 AT 01:49Esto es lo que pasa cuando los gringos imponen sus pruebas y sus protocolos. Aqui en America Latina tenemos medicos que saben mas que todos esos aparatos juntos. Una ECG no mide nada si no tienes un buen oido clinico. Yo he visto mas infartos con la historia clinica que con toda la tecnologia del mundo. La prueba de esfuerzo es para ricos que no pueden caminar porque se sienten mal por comer tanto. En mi pais, la gente camina 10 km al dia y aun asi se mueren de infarto. Porque no hay prevencion. No por falta de pruebas.
La radiacion de la prueba nuclear? Que tonteria. Aqui nadie tiene acceso a eso. Lo que necesitamos es medicos, no maquinas. Y que dejen de decir que las mujeres tienen enfermedad microvascular como excusa. Es solo que los doctores no saben leer. La ECG es clara: si hay cambios, hay problema. Si no hay cambios, no hay problema. Punto.
Y que alguien me explique por que los gringos ponen tantos medicamentos para simular el esfuerzo. Si el corazon no responde a la cinta, es porque esta mal. No necesitas inyectar nada. Solo un buen medico y un poco de coraje.
Angel Medina
enero 28, 2026 AT 09:41Qué buena guía, gracias por explicarlo tan claro 😊
Yo me hice la prueba de esfuerzo el año pasado y la verdad es que me asusté un montón, pero el equipo fue súper atento. Me dijeron que mi corazón respondió como un campeón 🏆
Lo de la cafeína lo sabía, pero no me di cuenta de que el chocolate también contaba… jajaja, me comí un bombón el día anterior y me morí de la risa cuando me lo preguntaron.
Lo de las mujeres y los pequeños vasos es clave. Mi mamá tuvo síntomas por años y le decían "es ansiedad" hasta que hizo la ecocardiografía de esfuerzo y ¡boom! se vio un problema que la ECG normal no veía.
Siempre digo: si te duele el pecho al subir escaleras, no lo ignores. No es "estar fuera de forma". Es tu corazón pidiendo ayuda.
Y sí, la IA va a cambiar todo, pero por ahora, lo que cuenta es tener un buen cardiólogo que te escuche. Eso es lo que me salvó a mí 💪❤️
Miguel Yánez
enero 29, 2026 AT 10:50La información presentada es rigurosamente precisa y se alinea con las guías clínicas actuales de la American Heart Association y la Sociedad Europea de Cardiología. La distinción entre sensibilidad y especificidad en las pruebas diagnósticas es particularmente bien articulada.
Es importante destacar que la prueba de esfuerzo farmacológica con dobutamina tiene una sensibilidad del 85-90% en pacientes con incapacidad funcional, comparable a la ecocardiografía de esfuerzo, aunque con mayor variabilidad interobservador.
La prevalencia de disfunción microvascular en mujeres premenopáusicas con síntomas anginosos y angiografía normal oscila entre el 30% y el 50%, lo que justifica plenamente el enfoque diagnóstico propuesto.
La recomendación de evitar la cafeína 24 horas antes es respaldada por evidencia de nivel I, dado que los antagonistas de adenosina pueden interferir con la vasodilatación farmacológica.
La integración de la inteligencia artificial en la interpretación electrocardiográfica representa un avance significativo, aunque su implementación en sistemas de salud públicos requiere validación local y capacitación del personal técnico.
En resumen, este material constituye una herramienta educativa excelente para pacientes y profesionales de la salud, y merece ser ampliamente difundido.
Luis Antonio Agapito de la Cruz
enero 30, 2026 AT 19:37Gracias por esto. Realmente me ayudó mucho. Mi hermana tuvo un infarto silencioso y nadie lo vio porque la ECG estaba "normal". Después de meses de dolor en el brazo y fatiga, alguien le hizo una ecocardiografía de esfuerzo y ¡ahí sí se vio el daño!
Me encanta que mencionen lo de los pequeños vasos. Mi tía también tuvo lo mismo. La gente dice "pero si no te duele mucho"… pero el corazón no grita siempre, a veces solo susurra.
Yo ahora le digo a todos mis amigos: si te sientes cansado al caminar, no lo ignores. No es "estar gordo" o "estar viejo". Es tu corazón diciendo algo.
Y sí, la prueba nuclear suena a ciencia ficción, pero si te la recomiendan, no la rechaces por miedo. Es solo una foto, no un juicio.
Gracias por no hablar solo de máquinas. Hablaste de personas. Eso importa.
Vicenta Vila
enero 31, 2026 AT 13:37Esto es un desastre de información. ¿Cómo pueden publicar algo así sin advertir que la prueba de esfuerzo tiene una tasa de falsos positivos del 20-30% en mujeres con ansiedad generalizada? ¿Y no mencionan que la mayoría de los infartos ocurren en personas con ECG normal y sin factores de riesgo aparentes? ¡Esto es pura desinformación con sabor a marketing farmacéutico!
La ecocardiografía de esfuerzo no es "mejor". Es más costosa. La prueba nuclear no es "reservada para casos complejos". Es la única que detecta isquemia en pacientes con hipertrofia ventricular izquierda. Pero nadie lo dice porque los hospitales ganan más con la prueba de esfuerzo.
Y qué tal si les dijeran a las mujeres que su dolor en el pecho no es "microvascular" sino que es un diagnóstico de exclusión, y que muchas veces es solo dolor musculoesquelético? Pero no, mejor asustarlas con radiación y algoritmos.
La IA no mejora el 22%. La IA se entrena con datos de hombres blancos de EE.UU. y luego se aplica a mujeres latinas. Eso no es ciencia. Es colonialismo médico.
Y lo peor: no dicen que el 70% de los cardiólogos no saben interpretar una ECG con bloqueo de rama izquierda. ¿Por qué? Porque no les enseñaron. Porque la medicina moderna prioriza la tecnología sobre la formación.
Este post es un espejismo. Una distracción. La verdadera enfermedad cardíaca no se detecta con máquinas. Se detecta con escucha, con tiempo, con empatía. Y eso, aquí, ya no existe.
Olga Morales
febrero 1, 2026 AT 18:57ESTO ES LO QUE NECESITABA LEER! 😍
Yo pensaba que si no me dolía el pecho no tenía nada… hasta que me di cuenta que me quedaba sin aire al subir dos pisos. Y mi médico me decía "estás un poco fuera de forma". ¡Pero si caminaba todos los días! 🤯
Me hice la prueba de esfuerzo y me dijeron que tenía una leve isquemia. Me asusté, lloré, no dormí… pero al final fue un susto. Hoy tomo medicamentos, como sano y me siento más fuerte que nunca 💪❤️
Lo de la cafeína me pilló por sorpresa… pensé que solo era el café, pero el té matcha también? JAJA, ya no lo tomo.
Y lo de las mujeres y los pequeños vasos… ¡por fin alguien lo dice! Mi mamá tuvo lo mismo y nadie la creyó hasta que hizo la ecocardiografía. Ahora es mi heroína.
NO DEJEN QUE LOS DOCTORES LOS DEJEN EN PAZ CON UN "ESTÁ TODO BIEN". SI SIENTES QUE ALGO NO VA, INSISTAN. SU CORAZÓN LO MERECE. Y SI NO TIENES DINERO, PREGUNTA POR PROGRAMAS PÚBLICOS. NO ESTÁS SOLO.
Jesús Alberto Sandoval Buitrago
febrero 2, 2026 AT 01:15Todo esto es una distracción. Las pruebas de esfuerzo y la ECG son trampas del sistema. ¿Por qué creen que te piden tantas pruebas? Porque quieren vender medicamentos, stents, cirugías. El corazón no necesita máquinas. Necesita descanso, comida real, aire limpio y menos estrés. ¿Sabes cuántos cardiólogos tienen colesterol alto? ¡Todos! Porque viven con estrés y comida procesada.
La radiación de la prueba nuclear? Es un arma de desgaste. Te expone para que luego te vendan más pruebas. La IA? Es un algoritmo entrenado por Big Pharma. No confíes en las máquinas. Confía en tu cuerpo. Si te sientes bien, no necesitas pruebas.
Y lo de las mujeres y los pequeños vasos? Es una mentira para justificar que no saben diagnosticar. La medicina moderna ha perdido el rumbo. La naturaleza cura. No las máquinas.
Yo no me hice ninguna prueba. Camino, como verduras, duermo 8 horas y no tomo medicamentos. Mi corazón está mejor que el de todos esos que se hacen pruebas cada año.
Si te dijeron que tienes isquemia, pregúntate: ¿quién se beneficia? ¿El médico? ¿El hospital? ¿La farmacéutica? No te dejes engañar. Tu cuerpo sabe lo que necesita. Escúchalo. No a las máquinas.