Dolor nociceptivo: lesión tisular y comparación entre AINEs y paracetamol
 ene, 9 2026
ene, 9 2026
¿Qué es el dolor nociceptivo?
El dolor nociceptivo es el tipo de dolor que surge cuando hay daño real o amenazante en los tejidos del cuerpo: piel, músculos, huesos, tendones o incluso órganos internos. No es un dolor imaginario, ni un error del sistema nervioso. Es la señal de alerta que tu cuerpo envía cuando algo está mal. Imagina que te quemas con una olla caliente o que te torces un tobillo. Ese dolor agudo y localizado? Eso es nociceptivo. La Asociación Internacional para el Estudio del Dolor (IASP) lo define como el dolor causado por la activación de terminaciones nerviosas especializadas -llamadas nociceptores- que detectan estímulos dañinos como presión excesiva, temperaturas extremas o cambios químicos por inflamación.
Este tipo de dolor representa alrededor del 85% de todos los casos de dolor agudo, según un metaanálisis de 2022 en Pain Medicine. A diferencia del dolor neuropático (causado por daño en los nervios) o el nociplástico (sin daño claro en tejidos ni nervios), el nociceptivo responde directamente a la curación del tejido. Si la lesión sana, el dolor desaparece. Eso lo hace fundamentalmente diferente y más predecible.
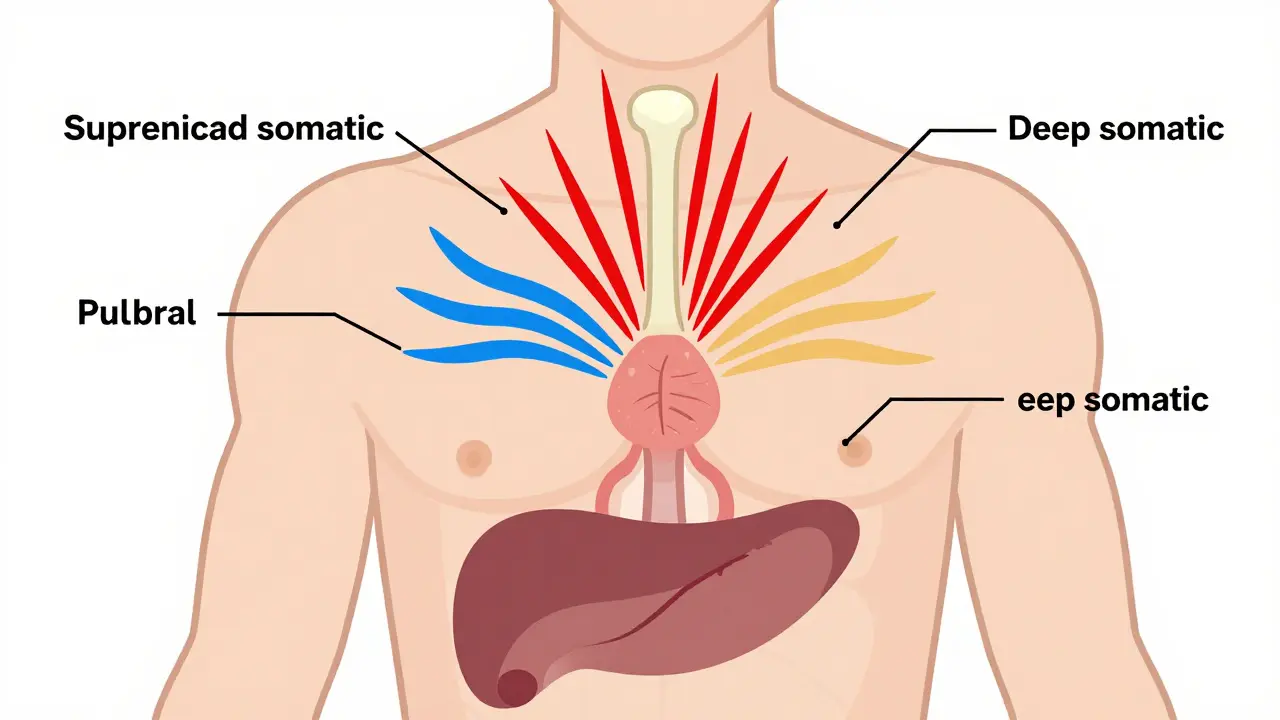
Los tres tipos de dolor nociceptivo y cómo se sienten
No todos los dolores nociceptivos son iguales. Se dividen en tres categorías según el tejido afectado:
- Dolor somático superficial: viene de la piel. Es agudo, punzante y fácil de localizar. Si te cortas con un papel, es este tipo. Se transmite por fibras nerviosas rápidas (Aδ) que envían señales a 5-30 metros por segundo.
- Dolor somático profundo: afecta a músculos, huesos, ligamentos o tendones. Se siente como un dolor sordo, constante y difuso. Una fractura o un esguince de tobillo lo provocan. Se envía por fibras lentas (C), que viajan a solo 0.5-2 metros por segundo.
- Dolor visceral: viene de órganos internos como el estómago, el hígado o los riñones. Es difícil de localizar, a menudo se siente como una presión o malestar profundo. Los nociceptores en los órganos suelen estar "dormidos" hasta que hay inflamación o isquemia. Por ejemplo, en el cáncer de hueso, el pH ácido (alrededor de 6.8-7.0) activa estos receptores silenciosos, causando dolor intenso.
Esto explica por qué un esguince de tobillo duele diferente a un dolor de estómago. Cada tipo activa mecanismos distintos, y eso influye en qué medicamento funciona mejor.
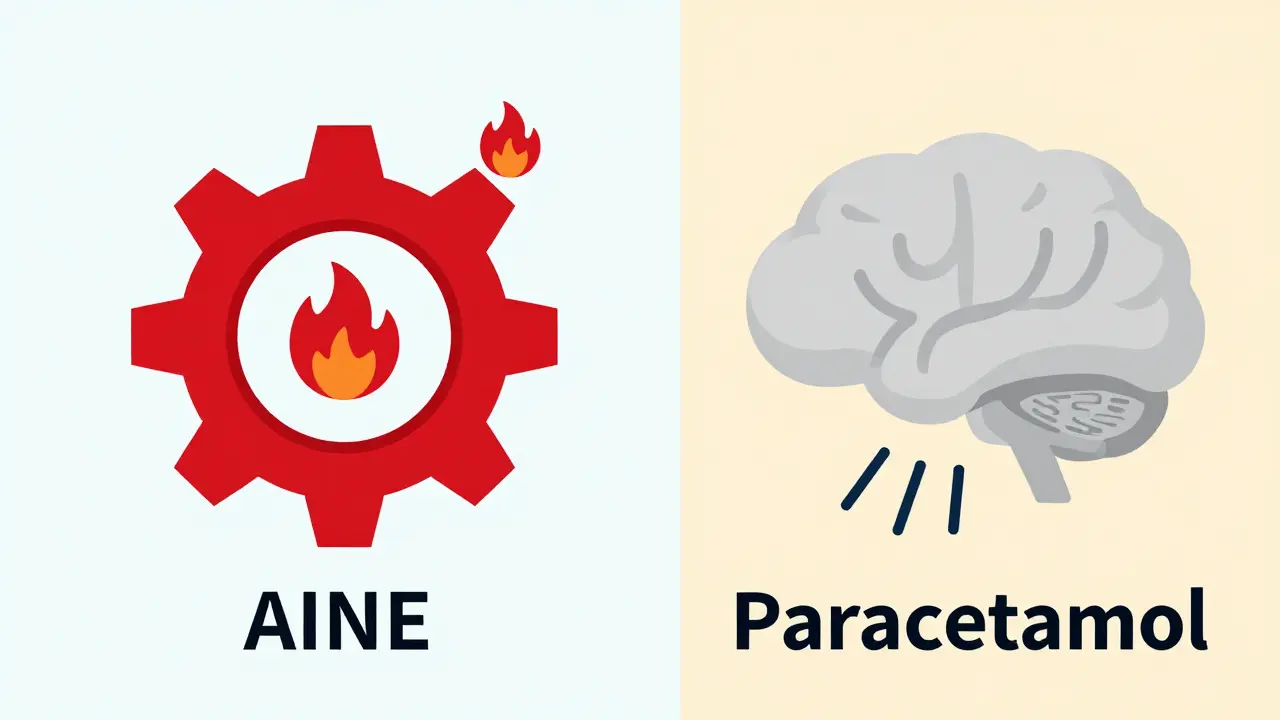
¿Cómo funcionan los AINEs y el paracetamol?
Los dos medicamentos más usados para este tipo de dolor son los AINEs (antiinflamatorios no esteroideos) y el paracetamol (acetaminofén). Pero actúan de forma muy distinta.
Los AINEs -como el ibuprofeno, el naproxeno o la aspirina- bloquean las enzimas COX-1 y COX-2. Estas enzimas producen prostaglandinas, sustancias que causan inflamación, hinchazón y sensibilidad al dolor. Al inhibirlas, los AINEs reducen la inflamación en el lugar de la lesión, lo que disminuye directamente la causa del dolor. Esto es clave: no solo tapas el dolor, atacas su origen.
El paracetamol, en cambio, tiene un efecto muy débil sobre la inflamación. Su mecanismo exacto aún no se entiende del todo, pero se cree que actúa principalmente en el cerebro y la médula espinal. Posiblemente inhibe una variante de la enzima COX (la COX-3) y también modula vías serotonérgicas y canales TRPV1, que regulan la percepción del dolor central. No reduce la hinchazón. Solo atenúa la señal de dolor que llega al cerebro.
Un estudio de la Cochrane en 2023 con más de 7,800 pacientes mostró que el ibuprofeno 400 mg proporciona alivio del 50% del dolor en el 49% de las personas con lesiones musculoesqueléticas agudas. En el mismo grupo, el placebo logró solo un 32%. El paracetamol, en cambio, logró un 39% de alivio en dolor lumbar agudo, según un metaanálisis de la JAMA en 2022.
Cuándo usar AINEs y cuándo usar paracetamol
La elección no es arbitraria. Depende de la causa del dolor.
Usa AINEs si:
- Hay hinchazón, enrojecimiento o calor en la zona (signos de inflamación).
- El dolor es por esguinces, tendinitis, artritis, fracturas o lesiones deportivas.
- El dolor empeora con el movimiento.
La American College of Rheumatology recomienda los AINEs como primera línea para la osteoartritis. En el caso de un esguince de tobillo, muchos fisioterapeutas recomiendan ibuprofeno 600 mg cada 8 horas durante 3-7 días. Una investigación en el Journal of Orthopaedic Trauma encontró que el 85% de los pacientes con lesiones traumáticas responden bien a AINEs.
Usa paracetamol si:
- No hay inflamación visible.
- El dolor es leve y constante, como un dolor de cabeza tensional o un músculo adolorido por levantar algo pesado.
- Tienes problemas estomacales, riñones o riesgo cardiovascular.
La American Headache Society lo recomienda como primera opción para cefaleas tensionales. En una encuesta en Drugs.com con más de 12,000 reseñas, el 74% de los usuarios lo encontraron efectivo para dolores de cabeza leves, y el 42% mencionó específicamente que "no le subía el estómago", algo que muchos AINEs sí hacen.
Los riesgos reales: qué debes saber antes de tomarlos
Ningún medicamento es inocuo. Saber los riesgos te ayuda a usarlos con inteligencia.
Riesgos de los AINEs:
- Problemas estomacales: hasta un 2% de las personas que los usan de forma crónica desarrollan úlceras o hemorragias gastrointestinales graves. El riesgo aumenta si tienes más de 65 años, tomas anticoagulantes o consumes alcohol.
- Riesgo cardiovascular: el diclofenaco, en dosis altas, puede duplicar el riesgo de infarto. No es común, pero es real. Por eso la FDA exige una advertencia de caja negra desde 2005.
- Tinnitus: algunos usuarios reportan zumbidos en los oídos, especialmente con dosis altas o uso prolongado.
Riesgos del paracetamol:
- Daño hepático: la dosis máxima segura es de 4,000 mg al día. Pero si ya tienes hígado graso, consumes alcohol o tomas otros medicamentos que afectan el hígado, ese límite debe bajar a 3,000 mg. Una sobredosis de 150-200 mg por kg puede ser mortal.
- Efecto limitado: si el dolor es moderado o severo, el paracetamol simplemente no funciona. Muchos pacientes lo abandonan porque "no hace nada".
La FDA emitió una advertencia en 2023: si tienes enfermedad hepática, no superes los 3,000 mg diarios. Y en Europa, en 2022, restringieron el paracetamol intravenoso por casos raros de reacciones cutáneas graves.
Lo que dicen los expertos y los pacientes
El profesor Clifford Woolf, de Harvard, lo dice claro: "Los AINEs siguen siendo primera línea para el dolor nociceptivo inflamatorio porque atacan la fuente periférica del dolor. El paracetamol actúa en el cerebro y casi no toca la inflamación".
En cambio, para dolores de cabeza sin inflamación, el doctor Stewart Tepper señala: "Los AINEs no aportan mucho más que el paracetamol".
En redes como Reddit, en un hilo con más de 300 comentarios, el 68% de los usuarios prefirieron AINEs para lesiones agudas. Un fisioterapeuta escribió: "Recomiendo ibuprofeno 600 mg tres veces al día para esguinces. Reduce el dolor y la inflamación, y acelera la recuperación 2-3 días".
Pero en reseñas de paracetamol, la mayoría elogia su seguridad estomacal. Solo el 22% de las quejas mencionan "miedo al hígado". El 35% dicen que no sirve para dolor moderado o intenso.
¿Y si combinas ambos?
Una práctica común y bien estudiada es combinarlos. Un estudio del Mayo Clinic en 2022 con 1,200 pacientes con dolor nociceptivo mixto (por ejemplo, artritis con episodios agudos) encontró que tomar un AINE más paracetamol mejoró el control del dolor en un 32% respecto a usar solo uno de ellos.
Esto funciona porque atacas el dolor desde dos frentes: el AINE reduce la inflamación en el tejido, y el paracetamol baja la percepción del dolor en el cerebro. Es una estrategia lógica, especialmente para el dolor crónico que tiene componentes inflamatorios y sensitivos.
Algunos medicamentos ya lo hacen: Qdolo, aprobado por la FDA en 2022, combina tramadol y paracetamol para dolor moderado a severo. Y en el futuro, se están desarrollando combinaciones más inteligentes.
Lo nuevo en el horizonte
La ciencia no se queda quieta. Ya existen AINEs tópicos, como el gel de diclofenaco, que se aplican directamente en la piel. Tienen solo un 30% de absorción sistémica frente al 80% de las pastillas, lo que reduce los riesgos estomacales y cardiovasculares. Un estudio en Annals of Internal Medicine en 2023 confirmó su eficacia comparable a las pastillas, pero con menos efectos secundarios.
También hay nuevas formulaciones como Vimovo, que combina naproxeno con un inhibidor de la bomba de protones (esomeprazol) para proteger el estómago. El ensayo TARGET mostró una reducción del 56% en úlceras gastrointestinales.
En cuanto al paracetamol, la investigación se enfoca en entender mejor su mecanismo. Un estudio en Pain en 2023 sugiere que modula los canales TRPV1, que también son activados por el calor y la capsaicina. Esto podría abrir la puerta a versiones más precisas en el futuro.
Y en ensayos clínicos, Eli Lilly está probando LOXO-435, un fármaco que bloquea selectivamente los nociceptores viscerales. En fase II, redujo el dolor en pacientes con síndrome de intestino irritable en un 40% en seis meses.
¿Qué hacer hoy?
Si tienes un esguince, una tendinitis o una artritis con hinchazón: toma un AINE. Ibuprofeno 400 mg cada 6-8 horas durante 3-7 días. No lo uses más de 10 días sin consultar a un médico.
Si tienes un dolor de cabeza leve, un músculo adolorido sin inflamación o no puedes tomar AINEs por tu estómago: el paracetamol es tu mejor opción. 650-1,000 mg cada 6 horas. No pases de 3,000 mg al día si tienes problemas hepáticos.
Si el dolor persiste más de una semana, empeora, o viene con fiebre, entumecimiento o pérdida de fuerza: no sigas automedicándote. Busca ayuda médica. Puede que no sea solo nociceptivo.
Y si te cuesta decidir, recuerda esto: inflamación = AINE. Dolor sin hinchazón = paracetamol. Dolor fuerte y persistente = combínalos o consulta.


Ana Elrich
enero 10, 2026 AT 15:34¡Gracias por el detalle con las fibras Aδ y C! Es raro ver esto explicado tan claro sin ser médico.
Alberto González
enero 11, 2026 AT 05:10gustavo cabrera
enero 11, 2026 AT 05:13valentina Montaño Grisales
enero 11, 2026 AT 13:09Ana Barić
enero 13, 2026 AT 04:19Te recomiendo fisioterapia neuromuscular y mindfulness. No es mágico, pero sí efectivo.
carol galeana
enero 14, 2026 AT 20:23jeannette karina villao leon
enero 15, 2026 AT 16:14Isabel Garcia
enero 16, 2026 AT 10:42Nahuel Gaitán
enero 17, 2026 AT 00:20Sergi Capdevila
enero 17, 2026 AT 08:54Andrea Fonseca Zermeno
enero 17, 2026 AT 20:56George Valentin
enero 18, 2026 AT 12:16Jesus De Nazaret
enero 19, 2026 AT 04:02Valentina Juliana
enero 19, 2026 AT 18:35