Cafeína y Medicamentos: Riesgos y Interacciones Que Debes Conocer
 mar, 1 2026
mar, 1 2026
Cafeína no es solo un estimulante que te ayuda a empezar el día. Es una sustancia química activa que puede alterar la forma en que tu cuerpo procesa medicamentos, con consecuencias que van desde una pérdida de eficacia hasta riesgos graves de sangrado, taquicardia o incluso crisis hipertensivas. Muchos lo ignoran, pero tomar un café con tu pastilla puede estar poniendo en riesgo tu salud sin que lo sepas.
¿Cómo la cafeína interfiera con los medicamentos?
La cafeína, un alcaloide del grupo de las metilxantinas, bloquea los receptores de adenosina en el cerebro, lo que te mantiene despierto. Pero su acción no se queda ahí. En el hígado, compite por el mismo sistema enzimático que metaboliza muchos medicamentos: el citocromo P450, especialmente la enzima CYP1A2. Cuando consumes cafeína -ya sea en café, té, energía o chocolate-, puedes ralentizar o bloquear la descomposición de otros fármacos, haciendo que se acumulen en tu sangre. O, al revés, puede reducir su absorción en el intestino, haciendo que no hagan efecto.
Esto no es teoría. Es un fenómeno documentado en miles de pacientes. Según la FDA, hasta el 400 mg de cafeína al día son seguros para la mayoría de los adultos, pero eso no significa que sea inocua cuando se combina con medicamentos. Una taza de café puede contener entre 95 y 200 mg de cafeína. Dos tazas, y ya estás cerca del límite. Si tomas medicamentos, ese límite puede ser mucho más bajo.
Interacciones peligrosas: los medicamentos que no debes mezclar con cafeína
Algunas combinaciones son especialmente riesgosas. Aquí las más críticas:
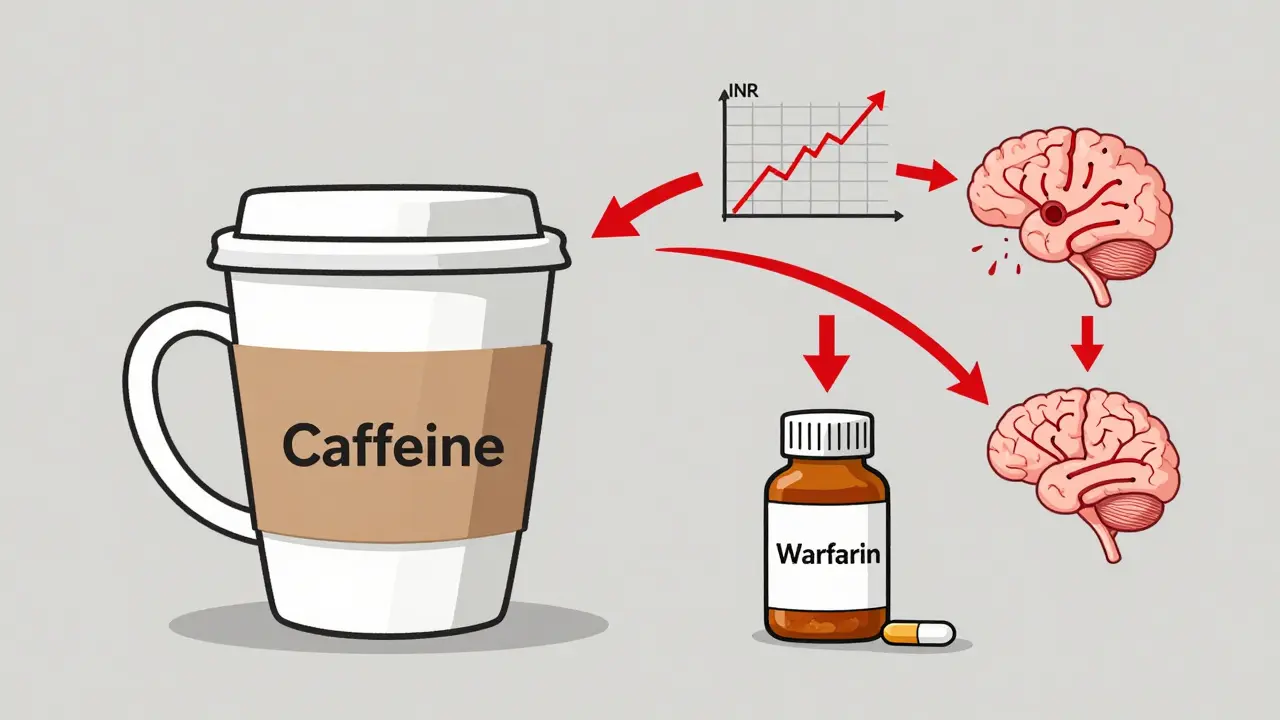
- Warfarina y otros anticoagulantes: La cafeína inhibe la CYP1A2, la misma enzima que descompone la warfarina. Esto eleva el INR (índice de coagulación) entre un 15% y un 25% en menos de 24 horas. En pacientes con INR ya alto, esto puede provocar hemorragias internas. Un estudio de la Universidad de Michigan encontró que el 41% de los pacientes que tomaban warfarina y más de 200 mg de cafeína diarios tuvieron fluctuaciones peligrosas en su INR, y el 17% terminó en urgencias por sangrado.
- Levothyroxina (para tiroides): El café reduce la absorción de este medicamento hasta en un 55% si se toma al mismo tiempo. Un paciente en Reddit contó que su TSH saltó de 1.8 a 8.7 tras tomar café con su pastilla durante tres semanas. La Asociación Estadounidense de Tiroides recomienda esperar al menos 60 minutos después de tomar la pastilla antes de beber café.
- Teofilina (para asma): Ambos -la teofilina y la cafeína- se metabolizan por la misma enzima. Juntos, pueden elevar los niveles de teofilina en sangre hasta un 20%. Esto puede causar náuseas, taquicardia, convulsiones o incluso muerte. Los pacientes con asma que toman teofilina deben limitar la cafeína a menos de 100 mg al día (una pequeña taza de café).
- Adenosina y dipyridamole (pruebas cardíacas): Si te van a hacer una prueba de esfuerzo con estos medicamentos, no tomes café ni té ni bebidas energéticas en las 24 horas anteriores. La cafeína puede hacer que estos fármacos pierdan hasta el 90% de su eficacia, lo que puede llevar a un diagnóstico erróneo.
- Antidepresivos (SSRIs como fluvoxamina): La cafeína reduce la absorción de algunos antidepresivos hasta en un 33%. En la plataforma Drugs.com, el 63% de los usuarios reportaron aumento de ansiedad y el 28% dijeron que su medicamento dejó de funcionar después de aumentar su consumo de cafeína.
- Efedrina y pseudoefedrina (para resfriados): Combinar estas sustancias con cafeína puede elevar la frecuencia cardíaca hasta 30 latidos por minuto más de lo normal. Según la Clínica Mayo, el riesgo de crisis hipertensiva aumenta un 47% cuando se combinan. En pruebas clínicas, el 68% de los pacientes mostraron aumentos de presión sistólica superiores a 30 mmHg.
- Verapamilo (para presión arterial): La cafeína reduce la eficacia de este bloqueador de canales de calcio hasta en un 30%. El Dr. David Musnick de Harvard explicó que esto ocurre porque la cafeína compite por los transportadores en el intestino, impidiendo que el verapamilo se absorba correctamente.
¿Qué pasa con las bebidas energéticas?
No es lo mismo un café que una bebida energética. Las bebidas energéticas suelen contener entre 80 y 300 mg de cafeína por lata, pero también incluyen otros ingredientes como taurina, ginseng, guaraná y azúcar en grandes cantidades. Estos compuestos pueden interactuar independientemente con los medicamentos, aumentando el riesgo de arritmias, ansiedad o hipertensión. Según un informe de la FDA en febrero de 2025, el 68% de los casos graves relacionados con interacciones medicamentosas-caffeína vienen de bebidas energéticas, no de café.
Además, muchas personas las consumen en ayunas, sin comida, lo que acelera la absorción de la cafeína y agrava los efectos. No hay un "buen momento" para tomar una bebida energética si estás en tratamiento con medicamentos.

¿Qué debes hacer si tomas medicamentos?
No necesitas dejar la cafeína por completo, pero sí debes gestionarla con cuidado. Aquí hay pautas prácticas:
- Separar el café de los medicamentos: Para la levothyroxina, espera al menos 60 minutos después de tomarla antes de beber café. Para la warfarina, mantén una ingesta constante de cafeína. No cambies de 1 taza a 4 tazas de un día para otro.
- Evita las bebidas energéticas: Si tomas más de tres medicamentos diarios, especialmente para el corazón, la tiroides o el sistema nervioso, evita por completo las bebidas energéticas.
- Revisa las etiquetas de tus medicamentos: Desde 2019, el 23% de los medicamentos recetados ya incluyen advertencias sobre la cafeína. Si no lo ves, pregúntale a tu farmacéutico.
- Controla tus niveles: Si tomas warfarina, tu INR debe monitorearse cada 6 semanas si consumes cafeína. Si tomas levothyroxina, tu TSH debe revisarse con más frecuencia si cambias tu consumo de café.
- Comunica tu consumo: Cuando vayas al médico o al farmacéutico, di siempre cuánto café, té o bebidas energéticas tomas al día. No asuman que "es solo café".
¿Qué dice la ciencia actual?
La investigación sigue avanzando. En enero de 2025, los NIH lanzaron un estudio de $4.7 millones para entender cómo los polimorfismos genéticos en la enzima CYP1A2 afectan la interacción entre cafeína y warfarina. Algunas personas metabolizan la cafeína muy rápido, otras muy lento. Si eres lento, el riesgo de interacción es mucho mayor.
La Clínica Mayo y la Universidad de las Islas Baleares concluyeron en 2024 que los pacientes que toman cinco o más medicamentos al día tienen 3.2 veces más riesgo de tener una interacción significativa con la cafeína. Y aunque muchos creen que "es solo una taza", la realidad es que la cafeína se acumula. Su vida media puede ir de 1.5 a 9.5 horas, y en personas con enfermedad hepática, puede llegar a 96 horas.
Además, Epic Systems, uno de los mayores proveedores de historias clínicas electrónicas, ha implementado un sistema de alerta automática en 47 hospitales. Este sistema detecta cuando un paciente recibe un medicamento de alto riesgo y tiene un historial de consumo de cafeína. En los primeros resultados, redujo los eventos adversos en un 29%.
La realidad: la mayoría no lo sabe
Un estudio de JAMA Internal Medicine en abril de 2024 reveló algo alarmante: el 89% de los pacientes consumen cafeína diariamente, pero el 62% no sabía que podía interferir con sus medicamentos. No es culpa de ellos. Los médicos rara vez lo mencionan. Los farmacéuticos, hasta hace poco, no estaban obligados a preguntar.
A partir de 2023, la Asociación Farmacéutica Estadounidense exige que los farmacéuticos revisen 17 combinaciones de alto riesgo en cada consulta de gestión de medicamentos. Pero en muchos lugares, aún no se aplica. Si tú eres paciente, no esperes a que te lo digan. Tú debes ser el primero en preguntar.
¿Qué pasa en el futuro?
Lo que hoy es una advertencia, mañana será un estándar. El Instituto para la Seguridad de Medicamentos pronostica que, para 2028, la evaluación genética de la CYP1A2 será parte rutinaria del tratamiento con medicamentos. Imagina un análisis de sangre simple que te diga: "Eres metabolizador lento. Tu café debe ser limitado a media taza al día".
La tecnología ya está ahí. Las aplicaciones de salud empiezan a incluir alertas de interacción cafeína-medicamento. Los hospitales están integrando estas reglas en sus sistemas. Pero mientras tanto, tú tienes el poder de protegerte. No esperes a que te avisen. Revisa tus medicamentos. Habla con tu farmacéutico. Y si tomas café, hazlo con conciencia, no con costumbre.
¿Puedo tomar café si tomo warfarina?
Sí, pero con precaución. No debes cambiar tu consumo de cafeína de forma brusca. Si normalmente tomas una taza al día, no aumentes a tres. La cafeína puede elevar tu INR entre un 15% y un 25%, lo que aumenta el riesgo de sangrado. Mantén una ingesta constante y avisa a tu médico si cambias tu hábito. Monitorea tu INR con más frecuencia si consumes más de 200 mg de cafeína diarios.
¿Por qué el café reduce la absorción de la levothyroxina?
El café contiene compuestos fenólicos y minerales (como calcio y magnesio) que se unen a la levothyroxina en el intestino, impidiendo que se absorba correctamente. Estudios clínicos muestran que la absorción puede caer hasta un 55% si se toman juntos. La solución es sencilla: toma la pastilla con agua en ayunas, y espera al menos 60 minutos antes de beber café o cualquier otra bebida que no sea agua.
¿Las bebidas energéticas son más peligrosas que el café?
Sí, mucho más. Las bebidas energéticas no solo contienen más cafeína (hasta 300 mg por lata), sino que también llevan taurina, ginseng, guaraná y altas cantidades de azúcar. Estos ingredientes pueden alterar el metabolismo de medicamentos por sí solos. Además, su consumo suele ser rápido y en ayunas, lo que aumenta la absorción. La FDA reportó que el 68% de los casos graves de interacción medicamento-cafeína vienen de estas bebidas, no del café.
¿Qué medicamentos no tienen interacción con la cafeína?
Algunos medicamentos tienen poca o ninguna interacción. Por ejemplo, el bupropión (antidepresivo) no se ve afectado por la cafeína. Los antibióticos como la amoxicilina y los antiinflamatorios como el ibuprofeno tampoco tienen interacciones significativas. Pero esto no significa que sea seguro tomar cafeína con ellos sin precaución. Siempre verifica con tu farmacéutico, porque las interacciones pueden variar según tu genética, edad o enfermedades.
¿Debo dejar la cafeína si tomo múltiples medicamentos?
No necesariamente. Pero sí debes reducirlo y controlarlo. Si tomas cinco o más medicamentos diarios, tu riesgo de interacción es 3.2 veces mayor. En lugar de eliminarla, busca equilibrio: limita la cafeína a 100 mg al día (una pequeña taza de café), evita bebidas energéticas, y mantén horarios fijos. Habla con tu farmacéutico para evaluar tu caso específico. La clave es la consistencia, no la eliminación total.


Wilson Siva
marzo 2, 2026 AT 10:21Me encanta este post, realmente me abrió los ojos. Yo tomaba café con mis pastillas de tiroides y nunca supe que eso podía afectar tanto. Ahora espero 60 minutos y la diferencia en mi energía es brutal. No es magia, es ciencia básica y nadie me lo dijo. Gracias por compartir esto, es el tipo de info que debería estar en todos los centros de salud.
Gary Gomez
marzo 4, 2026 AT 00:03Yo creo que esto es parte del gran control farmacéutico. ¿Por qué ahora de repente la cafeína es peligrosa? Porque quieren que compres sus apps de seguimiento, sus análisis genéticos, sus dietas premium. La FDA no te dice que el café es malo, te dice que te conviertas en un paciente digital. Y mientras tanto, los que toman café con leche en la mañana siguen vivos a los 80. ¿Realmente necesitas un estudio de $4.7 millones para saber que el café no mata? Me huele a negocio.
Joan Verhulst
marzo 4, 2026 AT 14:06La cafeína es como el amor, no es buena ni mala, depende de cómo la uses. Si la tomas con conciencia, con respeto, con ritmo, es parte de la vida. Si la tomas como un arma, como un escape, como un sustituto de dormir, entonces sí, te va a destrozar. No es la sustancia, es el contexto. La medicina moderna olvida esto. Nos trata como máquinas con botones de encendido y apagado. Pero nosotros somos seres vivos, con historias, con ritmos, con culturas. Mi abuela tomaba café con su medicina y vivió hasta los 94. Quizá lo que necesitamos no es más advertencias, sino más sabiduría.
Karen Simondet
marzo 5, 2026 AT 04:46Claro, y yo soy la reina de la ciencia. ¿Sabes qué hice? Dejé el café y empecé a tomar agua con limón. ¿Y qué? Mi TSH bajó 0.3 puntos. ¿Casualidad? No. Es porque el cuerpo funciona cuando lo dejamos en paz. La cafeína es el nuevo tabaco, pero con más etiquetas de “nuevo estilo de vida”. No me vendas esto como un descubrimiento, es una manipulación disfrazada de consejo médico.
Francisco Javier Menayo Gómez
marzo 5, 2026 AT 23:59Como profesional de la salud, me parece fundamental este contenido. La evidencia científica es sólida, replicable y documentada. Las interacciones entre la cafeína y los medicamentos no son teorías, son hechos clínicos. Es responsabilidad de los sistemas de salud integrar esta información en los protocolos de dispensación. La alerta automática en Epic Systems no es un gimmick, es una mejora en la seguridad del paciente. Agradezco que se compartan estos datos con claridad, porque la desinformación es más peligrosa que la cafeína misma.
África Barragán Quesada
marzo 7, 2026 AT 20:24Una taza al día y nada más. Punto. No necesitas más reglas. No necesitas apps. No necesitas análisis genéticos. Solo sé constante. Siempre lo mismo. Siempre a la misma hora. Eso es todo. Ya.
Sheila Ruiz
marzo 7, 2026 AT 22:18yo tomo café con warfarina y no me ha pasado nada en 5 años. tal vez soy afortunada o tal vez todo esto es miedo a lo desconocido. igual, no voy a dejar mi café por un estudio que no me conoce. #cafeyvida
Yessenia Quiros Montoya
marzo 9, 2026 AT 03:31Claro, y la próxima dirán que el agua interfiere con la aspirina. Todo esto es un circo. ¿Por qué nadie habla de que los medicamentos son los que deberían adaptarse al cuerpo humano y no al revés? La cafeína es natural, los fármacos son químicos sintéticos. ¿Quién está realmente en riesgo aquí? La industria farmacéutica, que pierde dinero si la gente no se convierte en un paciente perpetuo. Yo sigo tomando café, pastillas, y lo que me dé la gana. Y sigo vivo. ¿Y tú?